
Caracterizada pelo acúmulo excessivo de gordura no tecido adiposo, a obesidade é classificada como uma patologia crônico-degenerativa e inflamatória, que pode desencadear doenças impactantes, como a hipertensão, diabetes e apneia do sono. Desde 2020, a World Obesity Federation destaca a data de 4 de março como o Dia Mundial da Obesidade.
A origem da condição é variada, e pode ocorrer em decorrência de uma má alimentação, fatores metabólicos, hormonais, genéticos e psicológicos, além da contribuição de uma vida sedentária. E, embora o senso comum indique a obesidade como uma única condição, há diferentes tipos.
Quais são os tipos de obesidade?

Os tipos de obesidade variam de acordo com a localização da gordura no corpo. Atualmente, há três categorias e cada uma delas impacta a saúde de um modo diferente, podendo ser mais ou menos grave. Confira:
Obesidade abdominal
Consiste no acúmulo de gordura na região da cintura e do abdômen e, em alguns casos, pode se distribuir na área do peito e do rosto. Embora seja mais comum em homens, também pode acometer mulheres e é um fator de risco para o desenvolvimento de problemas cardiovasculares, doenças cardíacas, diabetes tipo 2 e trombose.
Obesidade periférica
A gordura se distribui em “forma de pera”, e se concentra nos quadris, coxas e nádegas, sendo mais comum em mulheres. Pode causar problemas circulatórios, como varizes, osteoartrite nos joelhos e insuficiência venosa, em decorrência da sobrecarga depositada nas articulações.
Obesidade homogênea
É o tipo de obesidade que mais demora a ser percebida, pois não gera grande impacto na aparência física. A gordura não fica acumulada em uma área específica, distribuindo-se pelo corpo, porém, não deixa de ser perigosa.
Quais são as complicações causadas pela obesidade?
Não é à toa que a obesidade tem preocupado a comunidade médica, visto que pode favorecer o desenvolvimento de uma série de doenças. Se não forem devidamente tratadas, essas enfermidades acabam interferindo nas funções do organismo e na qualidade de vida do indivíduo. Conheça algumas das principais doenças atreladas à obesidade.
Diabetes tipo 2
Pessoas obesas não produzem níveis regulares de insulina — substância responsável por absorver a glicose nas células do organismo, a fim de assegurar o seu aproveitamento nas atividades celulares. A escassez de insulina gera o acúmulo de glicose, dando origem à diabetes tipo 2.
O bom controle glicêmico depende de:
Confira as principais recomendações
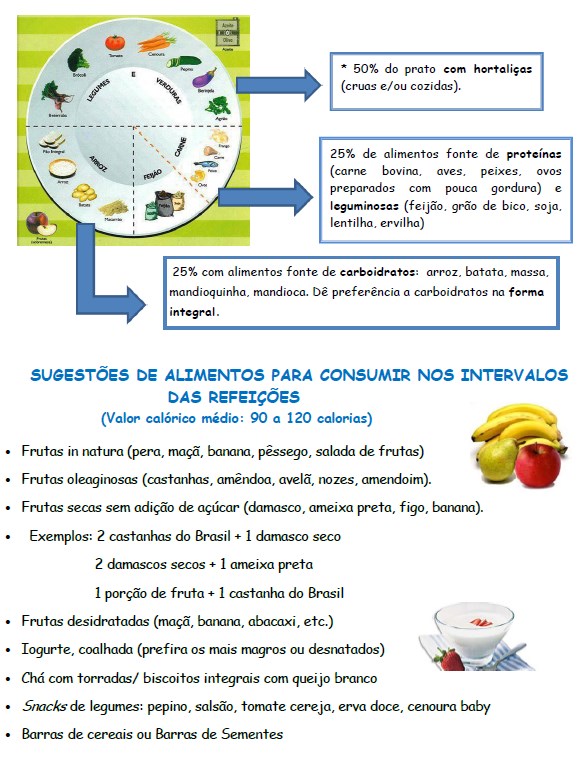
- O fracionamento da alimentação é fundamental. Procure realizar 5 a 6 refeições/ dia, com menor volume: café da manhã, almoço e jantar com pequenos lanches nos intervalos;
- Modere o consumo de alimentos fontes de carboidratos: batata, mandioca, pães, biscoitos, massas, tortas e evite os produtos fabricados com “farinha branca”;
- Evite também o consumo de açúcar, mel, doces de modo geral, refrigerantes e produtos industrializados adoçados como, por exemplo: sucos e iogurtes. O açúcar de mesa (sacarose) pode ser facilmente substituído por adoçantes, por exemplo, a base de sucralose e stevia. Existem, também, no mercado substitutos do açúcar, próprios para uso culinário;
- Aumente o consumo de fibras, que diminuem a velocidade de absorção dos carboidratos, ajudando a controlar a glicemia.
- Consuma diariamente legumes e verduras (3 a 5 porções) no almoço e jantar. Prefira as versões integrais dos pães, torradas, biscoitos, arroz e massas e consuma com moderação;
- Prefira os alimentos fonte de boas gorduras: azeite de oliva, abacate, castanhas, salmão. Pessoas com diabetes tem um risco cardiovascular aumentado, então previna-se!
- O consumo diário de frutas é muito importante, mas não exagere nas quantidades, pois elas possuem “frutose”, uma forma de carboidrato que também eleva a glicemia. Consuma 3 porções de frutas por dia e em horários diferentes (fracionadamente). Atenção ao consumo de sucos que podem conter várias porções de frutas, exemplo: 1 copo de suco de laranja contém aproximadamente 3 laranjas!
- Bebidas alcoólicas, quando liberadas pelo seu médico, não devem ser consumidas isoladamente e sim acompanhadas de alimentos, pois podem provocar hipoglicemia.
- Mantenha um peso saudável: se o seu peso está acima do recomendado procure manter um plano alimentar para redução do peso. Inclua na sua dieta carnes magras, grãos integrais, produtos lácteos sem gordura e hortaliças, com regularidade. Evite o excesso de gorduras e de bebidas alcoólicas.
- Mastigue bem os alimentos e aprenda a saboreá-los: a mastigação estimula o centro da saciedade (localizado no cérebro) e este processo demora cerca de 20 minutos para ocorrer, tempo mínimo que você deve dedicar à sua refeição. Saboreie os alimentos e coma com prazer!

Doenças cardiovasculares
A gordura que se aloja ao redor dos órgãos localizados na cavidade abdominal eleva consideravelmente o risco de entupimento das artérias, impedindo que o coração trabalhe em sua totalidade. Essa situação aumenta a pressão arterial e pode, até mesmo, provocar infartos e derrames.
Quais são as principais cardiopatias que afetam as crianças?
Quando falamos em cardiopatias pediátricas há dois grandes grupos. As cardiopatias congênitas, quando a criança nasce com uma malformação cardíaca anatômica, e as cardiopatias adquiridas, quando a criança desenvolve uma disfunção cardíaca secundária, sendo as miocardiopatias e arritmias exemplos deste subgrupo.
As cardiopatias congênitas geralmente são problemas graves, que necessitam de tratamento cirúrgico. O diagnóstico da grande maioria dos problemas cardíacos congênitos pode ser feito no pré-natal e também com o teste do coraçãozinho.
Outra área de atuação do cardiologista pediátrico é o da prevenção de cardiopatias futuras, onde trabalhamos com crianças com fatores de risco, como histórico familiar importante de dislipidemias (alterações de colesterol, triglicérides), diabetes, obesidade, hipertensão etc. É realizado um acompanhamento, com orientação e medidas preventivas, para que essa criança não evolua para um adolescente ou um adulto com risco de doença cardiovascular.
Doenças hepáticas
Uma das maiores preocupações em relação ao excesso de peso é a esteatose hepática, que é o acúmulo de gordura no fígado. Isso prejudica a função do órgão e pode ocasionar cirrose ou câncer, que necessitam de intervenções mais invasivas, como o transplante.
2- Quais são as causas da esteatose hepática?
A esteatose hepática não alcoólica é a causa mais comum e está relacionada a distúrbios do metabolismo, onde há resistência insulínica e excesso de circulação de gorduras no sangue com consequente excesso de oferta de gordura para o fígado. Estes distúrbios do metabolismo incluem o diabetes, pré-diabetes, hipotireoidismo, hipertensão, sobrepeso e obesidade, elevação de triglicérides e colesterol, condições de alta prevalência na população.
A esteatose hepática secundária ao uso excessivo de álcool também é muito frequente. Vale ressaltar que existem outras causas de esteatose hepática, como medicamentos, hepatites e outras desordens genéticas e metabólicas.
3- A esteatose hepática não alcoólica é frequente?
Sim, é uma condição muito frequente. Estima-se que 20 a 30% da população adulta tenha algum grau de esteatose hepática. E, infelizmente, 15% irão desenvolver um quadro mais sério de inflamação do fígado (esteato-hepatite).
4 – Qual a importância da conscientização da esteatose hepática não alcoólica?
Em primeiro lugar, essa doença geralmente não apresenta sintomas e tem uma evolução silenciosa. Portanto é descoberta através da ultrassonografia do abdome feita por outros motivos, ou mesmo por check-up, indicando que algo está errado com a saúde. Além disso, é uma condição que tem tratamento, que deve ser iniciado o mais precocemente possível para evitar a progressão da doença e suas graves e até fatais consequências.
5- Quais as possíveis consequências da doença hepática não alcoólica?
Ela é um fator de risco importante para cirrose hepática e câncer do fígado. Essa doença vem se tornando causa frequente de transplante hepático no mundo, pois um percentual significativo de pacientes evolui com perda da função do órgão. Além disso, a esteatose hepática não alcoólica e a esteato-hepatite aumentam o risco de doenças cardiovasculares, como infarto do coração ou derrame cerebral, problemas renais e outros tipos de tumores.
6- Qual é o tratamento da esteatose hepática não alcoólica e da esteato-hepatite?
A base do tratamento é a mudança do estilo de vida e o controle rigoroso dos distúrbios metabólicos.
A perda de pelo menos 3 a 5% do peso corporal já proporciona melhora da esteatose hepática. No entanto, para melhora da inflamação e das cicatrizes no fígado, é necessária perda de pelo menos 10% do peso.
Não há dieta específica para o tratamento, invista em uma alimentação saudável e balanceada, rica em alimentos de verdade. Evite: bebidas artificiais adocicadas, alimentos ricos em gorduras trans, grande consumo de carboidratos refinados e grande consumo de gorduras saturadas.
A prática de atividade física por pelo menos 150 minutos por semana é essencial para sucesso no tratamento.
Há também medicamentos que são frequentemente prescritos juntamente com as medidas de mudança do estilo de vida. Atualmente, existem vários estudos com medicamentos específicos em desenvolvimento para a doença.
Refluxo gastroesofágico
O esfíncter liga o esôfago e o estômago e, quando perde a sua eficácia — o que pode acontecer com indivíduos obesos —, o ácido estomacal acaba retornando pela válvula, causando o refluxo gastroesofágico. Esse problema traz muita irritação nas paredes do órgão, dor no peito e regurgitação, e, se negligenciado, pode resultar em um câncer no esôfago.
Apneia obstrutiva do sono
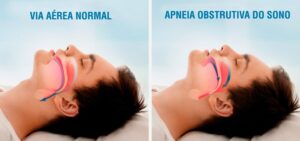
Ao se acumular na parede da traqueia e nos músculos da língua, a gordura dificulta a passagem de ar pelas vias aéreas, o que faz com que a pessoa sofra de apneia obstrutiva do sono. Trata-se da interrupção da respiração enquanto dorme, e que agrava os quadros de hipertensão e arritmias, por exemplo.
Apneia significa “parada de respiração”. A apneia do sono é o distúrbio no qual o indivíduo sofre breves e repetidas interrupções da respiração enquanto dorme.
A apneia obstrutiva do sono é um transtorno do sono comum e potencialmente grave. A via aérea torna-se repetidamente bloqueada pelo relaxamento dos tecidos da faringe e da base da língua, limitando a quantidade de ar que atinge os pulmões.
Quando isso acontece, o paciente pode roncar alto ou causar ruídos sufocantes enquanto tenta respirar. O cérebro e o corpo do mesmo são privados de oxigênio. Isso pode acontecer algumas vezes por noite, ou em casos mais graves, centenas de vezes por noite. Na tentativa de restabelecer a patência da via aérea superior, ocorrem diversos despertares.
Esses despertares são muitas vezes breves, às vezes durando apenas poucos segundos, e essa é a razão pela qual o indivíduo afetado geralmente não percebe que os apresenta durante o sono. Este padrão se repete durante a noite e um paciente com apneia severa do sono pode apresentar centenas me microdespertares por noite de sono.
Mesmo que os despertares sejam geralmente muito curtos, eles fragmentam e interrompem o ciclo do sono. Essa fragmentação do sono pode causar níveis significativos de fadiga e sonolência diurna, que são sintomas comuns da apneia do sono.

Os sinais e sintomas mais associados com a apneia do sono são roncos, apneias testemunhadas pelo companheiro de cama e sonolência excessiva diurna. As pausas respiratórias podem terminar em engasgos, sensação de sufocamento, vocalizações ou breves despertares.
Como resultado ocorre a fragmentação do sono e consequente sonolência diurna e cansaço, sintomas subjetivos e que muitas vezes não são reconhecidos pelo paciente. Nesses indivíduos um substancial aumento do risco de acidentes automobilísticos e profissionais acontece pela sonolência excessiva, que pode ser medida pela escala de Epworth.
A apneia do sono pode gerar no indivíduo a sensação de cansaço pela manhã e sensação de sono não reparador, ainda que o mesmo tenha tido uma noite de sono longa e aparentemente tranquila. Durante o dia ainda pode ocorrer dificuldade para a concentração ou até mesmo episódios de sono incontroláveis e isso ocorre pelos diversos despertares, mesmo que inconscientes, ao longo da noite.
Ao contrário dos sintomas acima descritos, a insônia não é considerada um sintoma comum da apneia do sono e, quando aparece, é mais frequente nas mulheres com apneia.
Os principais sintomas da apneia do sono são:
• Ronco alto ou frequente
• Pausas respiratórias presenciadas durante o sono
• Sons sufocantes ou ofegantes e sensação de sufocamento durante o sono
• Sonolência diurna ou fadiga
• Sono fragmentado
• Dor de cabeça matinal
• Nocturia (acordar durante a noite para ir ao banheiro urinar)
• Dificuldade na concentração
• Perda de memória
• Diminuição do desejo sexual
• Irritabilidade
Outros sintomas incluem boca seca ao despertar e salivação excessiva, provavelmente devido à respiração oral, além de sono agitado e sudorese noturna, pelo aumento do esforço respiratório.
Devido a apneias repetidas, hipóxia intermitente e desequilíbrio do sistema nervoso autônomo, os pacientes têm maior risco de desenvolver aterosclerose, hipertensão arterial sistêmica, insuficiência coronariana, arritmias e acidente vascular encefálico.

A classificação da apneia do sono é baseada no resultado do índice de apneia e hipopneia por hora de sono (IAH) de seu exame diagnóstico: A polissonografia.
Pode ser classificada em:
• Leve: IAH maior ou igual a 5 e menor ou igual a 15 por hora de sono
• Moderada: IAH maior que 15 e menor ou igual a 30 por hora de sono
• Grave: IAH maior que 30 por hora de sono

O principal fator de risco para a apneia do sono é o excesso de peso corporal. Indivíduos com excesso de peso ou obesidade são mais propensos a ter apneia do sono. No entanto, também pode ocorrer em pessoas magras.
Os fatores de risco comuns para a apneia do sono incluem:
- Excesso de peso
A obesidade, classificada como um índice de massa corporal (IMC) acima de 30 ou mesmo o sobrepeso (IMC) acima de 25 é um fator de risco bem estabelecido para a apneia do sono. - Aumento da circunferência do pescoço
Mesmo na ausência de obesidade, valores acima de 40 cm de circunferência cervical estão associados a um risco aumentado para apneia do sono. - Idade
A apneia do sono pode ocorrer em qualquer idade. No entanto, é mais comum em indivíduos mais velhos. - Gênero
A apneia do sono é mais comum nos homens do que nas mulheres. Para as mulheres, o risco de apneia do sono aumenta após a menopausa. - Hipertensão arterial
A pressão arterial elevada é extremamente comum em pessoas com apneia no sono. - Deformidades Craniofaciais
Principalmente envolvendo anormalidades mandibulares, como micrognatia ou retrognatia e condições congênitas (síndromes de Marfan, de Down e de Pierre Robin). - Hipertrofia de Amígdalas ou adenoides
Essa associação ocorre principalmente em crianças. - História familiar
Especula-se que a apneia do sono é dependente, em aproximadamente 40% dos casos, de uma combinação genética e, em 60%, de influências ambientais. Isso significa que indivíduos com familiares que possuem o diagnóstico têm um maior risco de apresentar apneia do sono.
Os traços hereditários que aumentam o risco de apneia do sono incluem obesidade e características físicas, como alterações maxilares. Outros fatores familiares comuns – como atividade física e hábitos alimentares – também podem desempenhar um papel.

Um médico especializado na área de medicina de sono possui treinamento e experiência no diagnóstico da apneia do sono, que deve ser suspeitada através de uma minuciosa história clínica e exame físico.
Ele também tentará determinar se há algo mais causando problemas no sono ou piorando os sintomas, tais como:
• Outros distúrbios do sono
• Outros distúrbios médicos
• Uso de medicamentos
• Transtorno de saúde mental
• Abuso de substâncias
Para a confirmação diagnóstica é necessária a realização de um exame do sono. O exame padrão-ouro para a avaliação dos distúrbios respiratórios do sono é o estudo polissonográfico de noite inteira, realizado no laboratório sob supervisão de um técnico habilitado (saiba mais sobre esse exame clicando aqui), porém existem outras opções diagnósticas também muito eficazes e mais confortáveis, como a polissonografia domiciliar (exame polissonográfico de noite inteira realizado no conforto de sua própria casa).
Outros dispositivos de rastreamento do sono podem ser capazes de detectar a apneia do sono, porém devem ser selecionados a alguns pacientes, como aqueles sem comorbidades e alta com suspeita diagnóstica.

Uma vez estabelecido o diagnóstico de apneia obstrutiva do sono, o paciente deve ser incluído na decisão de uma estratégia de tratamento adequada baseado nas comorbidades do paciente e na gravidade do caso.
As principais opções de tratamento incluem:
- Tratamento conservador:
É realizado por intermédio da higiene do sono e do emagrecimento. Simples medidas, como a retirada de bebidas alcoólicas e de certas drogas (benzodiazepínicos, barbitúricos e narcóticos), a adequada posição do corpo (nos pacientes com apneia relacionada ao decúbito) podem ser eficazes para o tratamento de SAOS. - Fonoterapia:
Exercícios orofaríngeos supervisionados por Fonoaudióloga especializada em Medicina do sono, visando fortalecer a musculatura da via aérea superior. - CPAP:
Esses sistemas ainda permanecem como a primeira escolha para o tratamento. O aparelho chamado CPAP (do inglês, Continuous Positive Airway Pressure) consiste em um pequeno compressor de ar muito silencioso de alta tecnologia que gera e direciona um fluxo contínuo de ar, (40-60 L/min), através de um tubo flexível, para uma máscara nasal ou nasobucal confortavelmente aderida à face do indivíduo.
Quando a pressão positiva passa através das narinas, ocorre a dilatação de todo o trajeto das vias aéreas superiores, eliminando as apneias, aumentando a saturação da oxi-hemoglobina e diminuindo os despertares relacionados aos eventos respiratórios. A adaptação ao CPAP deve ser realizado por equipe bem treinada e as pressões devem ser ajustadas de maneira individualizada para cada paciente.
Apesar de parecer algo muito desconfortável à primeira vista, o aparelho costuma ser bem tolerado pelos pacientes após a primeira semana de uso.
- Tratamento com aparelhos intraorais (AIOs):
Existem atualmente dois modelos de AIOs utilizados para o controle de SAOS: os de avanço mandibular e os dispositivos de retenção lingual. Para apneia do sono o mais indicado é o aparelho de avanço mandibular e seu mecanismo de ação se baseia na extensão/distensão das vias aéreas superiores pelo avanço da mandíbula. Essa distensão previne o colapso entre os tecidos da orofaringe e da base da língua, evitando o fechamento da via aérea superior.
Além de representar uma modalidade de tratamento não invasiva, ter um baixo custo, ser reversível e de fácil confecção, os AIOs vêm sendo cada vez mais utilizados, com sucesso, para o controle de SAOS leve.
Antes do início do tratamento, o diagnóstico do distúrbio respiratório e a seleção dos pacientes favoráveis ao uso do aparelho devem ser conduzidos por um médico especialista em sono. É essencial também que o dentista seja especializado na área.
Os AIOs também podem ser uma opção de tratamento para os indivíduos com SAOS moderada e grave que não aceitam CPAP e para aqueles que são incapazes de tolerar ou que falharam nas tentativas do seu uso.
- Tratamento cirúrgico:
As cirurgias direcionadas para SAOS têm por objetivo a modificação dos tecidos moles da faringe (palato, amígdalas, pilares amigdalianos e base da língua) ou ainda do esqueleto (maxila, mandíbula e hioide).
Não existe um procedimento específico que possa resolver todas as necessidades do indivíduo e, muitas vezes, a combinação de cirurgias passa a ser a melhor forma de tratamento.
Dependendo do problema anatômico a ser resolvido e da gravidade de SAOS, mais de uma modalidade cirúrgica pode ser utilizada de forma conjunta, num mesmo ato cirúrgico, ou de forma sequencial, na medida em que alguns benefícios são alcançados.
As cirurgias nasais podem ser de grande auxílio para o uso de CPAP, mas nem tanto para o tratamento de SAOS. Os níveis pressóricos mais baixos de CPAP, após o tratamento cirúrgico nasal, têm mostrado resultados bastante animadores, principalmente para os casos em que as altas pressões dificultam ou até impedem o uso de CPAP nasal.
Como descobrir se você está obeso?
A melhor forma de saber se você está acima do peso ou obeso é por meio do cálculo do Índice de Massa Corpórea (IMC). Esse é o parâmetro oficialmente utilizado pela Organização Mundial da Saúde (OMS) para checar qual é o peso ideal que uma pessoa deve ter.
Para tanto, basta dividir o seu peso pela sua altura elevada ao quadrado. A classificação da obesidade é a seguinte:
- menor que 17: abaixo do peso;
- de 17 a 18,4: abaixo do peso;
- de 18,5 a 24,9: normal;
- de 25 a 29,9: acima do peso;
- de 30 a 34,9: obesidade I;
- de 35 a 39,9:obesidade II (severa);
- superior a 40: obesidade III (mórbida).
Suponhamos que você tenha 1,60m de altura e 100kg. O cálculo seria:
IMC= 100 ÷ (1,60 x 1,60)
Nesse caso, o resultado seria 39,06, o que caracteriza obesidade II (severa).
Quais são os índices de obesidade no mundo e no Brasil?
De acordo com um levantamento da OMS, em 2016, mais de 1,9 bilhão de pessoas adultas acima de 18 anos no mundo estavam acima do peso, e 650 milhões delas eram obesas. No Brasil, uma pesquisa do IBGE apontou que 96 milhões de indivíduos estão acima do peso e 41 milhões são considerados obesos.
O desenvolvimento da obesidade está ligado a fatores genéticos, transtornos alimentares, ambientais e determinantes reguladores. As mudanças sociais e de hábitos influenciam diretamente o ganho de peso das populações, como mostram os dados da pesquisa Vigitel, que afirma que o brasileiro teve uma alimentação menos saudável nas últimas décadas.
O consumo de feijão, alimento básico no país, caiu de 67,5%, em 2012, para 61,3%, em 2016, por exemplo. O estudo ainda diz que somente uma, entre três pessoas adultas, comem hortaliças e frutas durante a semana.
A Atenção Primária, ou seja, o tratamento preventivo, é fundamental para evitar e reduzir os casos de obesidade. Isso inclui programas de alimentação e atividade física, que incentivem as pessoas a adotar uma dieta balanceada e a praticar exercícios físicos regularmente.
Nos casos em que a doença já se instalou, é imprescindível buscar ajuda médica para entender as causas específicas do problema e receber orientações sobre qual é o melhor caminho para tratá-la, como reeducação alimentar ou cirurgia bariátrica.
Nesse sentido, é preciso ressaltar os perigos da automedicação para emagrecer. Além de muitos dos remédios disponíveis no mercado não serem funcionais, também podem provocar efeitos colaterais sérios, e que pioram a situação do paciente. A obesidade é uma patologia grave e requer o acompanhamento de médicos especialistas, o que permite a você recuperar a saúde sem correr perigo.
Fonte: vidasaudavel.einstein.br